

月刊トピック
医院からのお知らせ&デンタルコラム
医院からのお知らせ及び、院長発信のデンタルコラムです。
過去にもたくさんの情報を掲載しておりますので、お時間がございましたら、お読みください。


月刊トピック
医院からのお知らせ&デンタルコラム
医院からのお知らせ及び、院長発信のデンタルコラムです。
過去にもたくさんの情報を掲載しておりますので、お時間がございましたら、お読みください。

「三叉神経痛を改善」
~甘酒の血行を促進する優れた働き~
顔を洗ったり、歯磨きのたびに顔が痛む……。
つらい三叉神経痛は、顔の感覚を脳に伝える働きをする三叉神経に、なんらかの障害があったために引き起こされる痛みです。
脳幹から出た神経は、視神経、上顎神経、下顎神経の三枝に分かれることから三叉神経と呼ばれ、顔の皮膚、口内の粘膜、歯と歯茎の知覚をつかさどります。
三叉神経の痛みの多くは、上顎神経の支配する領域に集中し、頬や目の下、鼻や口のまわりに現れます。
針で刺すような、あるいは電気ショックのような激しい痛みが瞬間的に引き起こされ、顔の片側のみに生じる特徴があります。
ほとんどの場合、洗顔、ひげそり、化粧、食事、会話、あくび、くしゃみなど、ささいな刺激が原因となって痛みが誘発されます。
痛みは数時間で治まる場合もあれば、数日から数カ月間、断続的に続くケースもあります。
50歳以降に発症することが多く、微小血管による神経の圧迫が原因とされていますが、脳腫瘍、帯状疱疹、三叉神経周辺の炎症(虫歯、副鼻腔炎、中耳炎など)から起こるケースも。
シニアの場合、加齢によって動脈が屈曲し、三叉神経の根元を圧迫することで痛みが増強しがちです。
適切な治療を行うとともに、食養生を見直して対策を図りましょう。
中医学において、神経痛をはじめ筋肉や関節に痛みを生じる状態は「痺証(ひしょう)」と言われています。
「痺」とは「ふさがって通じない」という意味で、体内を分布する人間のエネルギー源である「気」、栄養成分となる「血」、体液である「水」の通り道である「経絡」がふさがってしまうと、痛みが引き起こされるのです。
神経痛の場合は、冷えや湿気などが原因で経絡がふさがり、血の巡りが滞ることによって痛みが発生する場合が多く見られます。
改善のためにはまず、血行を促進する食材を摂り入れましょう。
おすすめは甘酒。
栄養学的にも「飲む点滴」といわれるほど滋養強壮によく、血行を促進する優れた働きがあります。
また、気や血を補って疲労回復にも役立ち、身体を温めて冷えを解消にも役立ちます。
薬膳においてもまさに、「スーパーフード」なのです。
甘酒はドリンクとしてだけではなく、調味料として使うのもおすすめ。
発酵によるアミノ酸の効果で素材の旨みを引き出し、豊かな味わいに仕上がります。
塩麹などと同様に、いろいろな料理にぜひ使ってみましょう。
三叉神経痛の改善には、原因となる余分な体内の湿気を払うために、水分代謝を高める食材を併せて取り入れるのがおすすめです。
利尿作用を高めるトウモロコシや黒豆などと組み合わせるとよいでしょう。
試してみてはいかがでしょう?
「くる病ってご存じですか?」
「くる病」小児患者が増加
夏の暑さは体にこたえます。
体力の乏しい乳幼児を連れての外出を控える人も多いでしょう。
しかし、子どもの日光浴不足が過度に進むと、「くる病」にかかる恐れがあるといわれています。
くる病は、カルシウムやリンの不足のために、骨がやわらかくなった状態を指します。
乳歯が生えるのが遅い、虫歯になりやすい、O脚やX脚など下肢が曲がる、身長が伸びない、転びやすいといった症状が起こる可能性があります。
主に1~2歳で発症するのですが、10歳以降の発症例もあります。
ある研究によると、2009年から2014年まで、ビタミン D 欠乏症またはビタミン D 欠乏性くる病の小児患者数は人口10万人あたり約3倍に増えているとのことです。
くる病の原因のひとつといわれるのが、「ビタミンD」不足です。
ビタミンDは主に日光浴と食事から生成される。
腸管からのカルシウム吸収を助け、骨や筋肉を丈夫にする働きを持っている。
このくる病、実は古代ローマ時代から問題視されていました。
ローマ遺跡から発掘した骨を調べたところ、子どもの5.7%にくる病が見つかったという報告もあります。
ハイジのクララもくる病だった
ビタミンD不足の人は近代化とともに増加しました。
大気汚染のため日光が遮られた産業革命期(18~19世紀)のヨーロッパでは、子どもの約50%がくる病だったといわれます。
ちなみにテレビアニメでおなじみ、『アルプスの少女ハイジ』(ヨハンナ・シュピリ作、1880年初版発行)に登場する車いすの少女・クララも、ビタミンD欠乏によるくる病だったといわれております。
ヨーロッパではその後1920年代、食品にビタミンDを添加する動きが進んだため、くる病患者の大幅な減少につながったようです。
免疫機能にも作用するビタミンD
ビタミンDが不足すると低カルシウム血症や骨軟化症、うつ病などを引き起こす恐れもあります。
諸説ありますが、妊娠中のビタミンD不足が子どもの自閉症に影響する可能性もあるとのこと。
よく知られるビタミンCをはじめ、ほとんどのビタミンは体内で生成することはできません。
で すが、ビタミンDは体内で生成することができる。
その意味でビタミンDは特殊であり、「栄養素」としてだけではなく「ホルモン」とも位置づけられています。
ステロイドホルモンに近い作用を持ち、膠原病などの自己免疫疾患を抑える働きもあります。
2023年の東京慈恵会医科大学の発表によると、約10万人のがん患者のデータをメタ解析した結果、術後のビタミンDサプリメント摂取により、2年後以降のがんの再発死亡リスクが12%減少したことも明らかになりました。
いかにビタミンDが重要であるかがわかります。
現代人の98%がビタミンD不足
産業革命期のヨーロッパと異なり、同時代の日本では、くる病を引き起こすほどのビタミンD不足はあまり見られませんでした。
建物が比較的日光を通しやすい構造で、ビタミンDが多く含まれる干しシイタケや海産物をよく食べる食文化が影響していたと考えられています。
しかし、現代日本人には衝撃の調査データがあります。
2023年の東京慈恵会医科大学の発表によると、東京都内で健康診断を受けた5518人を対象にした調査で98%がビタミンD不足であることがわかっています。
その調査の対象は都心でした。
ですが、湘南健診センター(神奈川県)の検体も同様に測ってみたところ、あれだけ日当たりの良いエリアでも9割近くの人がビタミンD不足でした。
キノコ類や鮭に豊富
ビタミンDが多く含まれる食品は魚類、キノコ類です。キノコ類の場合、干しシイタケ、乾燥キクラゲなど、天日干ししたもの以外にはほぼ含まれていません。
脂溶性のビタミンDは体内に蓄積しますので、長期的に見た平均摂取量で考えます。
鮭の切り身なら1日平均一切れ(皮ごと)でよいといわれていますが、塩分を取り過ぎる可能性もあるので注意してください。
また、食べ物だけでビタミンDを充足させるのは現実的ではありません。厚生労働省「日本人の食事摂取基準(2020年版)」によると、ビタミンDの摂取目安量は、1歳未満の子どもで5.0㎍/日、18歳以上は8.5㎍/日。
ただしこれは、適度な日光浴により体内でビタミンDがつくられていることを前提としているという。
日光浴の目安時間は日焼け止めを塗らずに顔と手を露出した場合、東京都内なら1日平均15~30分となります。
ただし、時期や天候、地域にもよる変動が大きいです。
屋外には日陰もあるので、ただ散歩するだけでは直射日光に当たる時間は意外に短いでしょう。
日照時間の短い北欧では、真冬でも赤ん坊を外で昼寝させる習慣があるとのことです。
日光浴のルーティン 親子で日光浴のルーティーンをつくってもよいかもしれない。
あるクリニックで従業員のビタミンD値を定期的に計測していたところ、コロナ禍に数値が顕著に上がった人がいました。
思い当たるところを尋ねると、ステイホーム期間に子どもをベランダで遊ばせ、目が離せないので自分もそこでずっと仕事をしていたと答えたという。
ビタミンDが重要な働きをすることから、ビタミンD値を健康診断の項目に入れようという声もあがってきているとのこと。
あなたや子どものビタミンD値はどうでしょうか。
病気の疑いがあれば、医療機関で検査できます。
市販の検査キットでビタミンD値を計測することも可能です。
子どもの健全な発育のためにも、大人の健康のためにも、ビタミンDは食事や日光浴で上手に確保したい栄養素です。
「汗をかいたら、何を飲みますか?」
今年も暑い夏がやってきました。
汗をかいた体が水分を求めます。何を飲みますか?
「清涼飲料水」と答えた方にぜひ知っておいていただきたいことを医学研究が最近、発表されました。
甘い飲み物を摂りすぎると虫歯や肥満になりやすいのは周知の事実です。
だけどそれに加えて「口腔がん」のリスクも、高めてしまうかもしれないのです。
毎年およそ1万人が「口腔がん」と診断されています。
その前に、簡単に「口腔がん」のおさらいをしておきます。
「口腔がん」とは口の中にできるがんの総称です。
現在日本では年間におよそ1万人が新規に診断されていると言われています。
口腔がんで最も多いのは舌(ぜつ)がんですが、「口内炎が治らないな」と受診したら口腔がんだったというケースもあるようです。
患者数の多いがんではありませんが、治療は顔などにさまざまな影響を残す可能性があります。
予防できるならそれに越したことはありません。
その「予防」という意味で参考になる研究があります。
きっかけは「砂糖入り飲料多飲が若者の大腸がんを増やしている」とする論文で
「なぜ若者に口腔がんが増えているのだろう?」口腔がんのリスクである「タバコ」を吸う若者は確実に減っているにもかかわらず、なぜか若い人の口腔がんが近年増えているのでしょう?
不思議に思って目をつけたのは、「砂糖入り飲料」でした。
「砂糖入り飲料を多飲する若者では大腸がんが多い」という論文を見つけたからです。
データベースデータを使い、「砂糖入り飲料」と「口腔がん」の関係を解析することにしたのです。
砂糖入り飲料常飲でリスクは5倍弱まで上昇。解析対象数は 16万人強。
30年間で 0.08%が口腔がんと診断されていました。
1 ,250人に1人の計算です。
結構、多くないですか?
そして砂糖入り飲料を「毎日飲む」人は、「多くても2か月に1回」しか飲まない人に比べ、口腔がんになるリスクは 4.87倍も(!)高くなっていたのです。
さらに驚いたことに、「タバコを吸わない /ほとんど吸わない」人に限ると、この数字は 5.46倍にまで跳ね上がっていました。
タバコによる口腔がんリスク上昇でマスクされない分、砂糖入り飲料による影響がはっきり出たのかもしれません。
もちろん、砂糖入り飲料を避けたからといって、絶対に口腔がんにならないわけではありません。
タバコを吸えばリスクは上がりますし、口腔内が清潔でなくても危険性は高くなります。
でも、砂糖入り飲料多飲が口腔がんのリスクであるのも、確かなようです。
さあ今日も暑いかもしれません。
飲み物は何を買いますか?
決めるのは、「あなた」です。
「口や舌が勝手に動く!!~遅発性ジスキネジア~」
統合失調症などの治療に使われる抗精神病薬。
長期にわたる使用の副作用の一つとして、口や顎、舌、手足や体幹などが勝手に動いてしまう遅発性ジスキネジアがあます。
◇高齢、女性でリスク 遅発性ジスキネジアの特徴は、患者本人の意思とは無関係に顔や体が動いてしまう不随意運動です。
比較的ゆっくりと不規則に動く症状により、周囲の目を気にしてしまう他、重度になると会話や食事がしにくい、箸がうまくつかめない、字が書きづらい、歩行が困難になる―といった場合もあるといわれています。
こうした症状は、抗精神病薬を飲み始めて数カ月以降に出るケースが大半であり、睡眠中は出ず、起きている間に出るのが特徴です。
抗精神病薬の種類により異なりますが、およそ20~30%の患者で生じるとのこと。
高齢、女性、うつ病や双極症などの気分障害、糖尿病、アルコールや薬物依存などは危険因子だといわれています。また、吐き気を抑える薬などでも症状が出るときがあります。
統合失調症では、脳内でドーパミンが過剰に分泌され幻覚や妄想などの症状が表れます。
抗精神病薬はドーパミンを受け取る受容体をブロックし、ドーパミンの過剰な働きを抑えますが、長期間ブロックされることによる生体反応として受容体が増え、ドーパミンによる刺激が過剰に起こることが遅発性ジスキネジアの原因と考えられています。
◇早期発見と薬の最適化 遅発性ジスキネジアは治りにくく、症状が改善しないケースもあります。
早めの診断と治療が最善策です。
入れ歯が合わず口をもぐもぐさせている人もいるため、まずは適切に診断を行います。
遅発性ジスキネジアと診断されれば、まず抗精神病薬の種類などの見直し(最適化)を検討します。
これにより改善する患者さんもいます。
その他、ビタミンEやイチョウ葉エキスを追加で処方する場合もあるようです。
また、2022年には遅発性ジスキネジアの治療薬「ジスバル」が保険適用されました。
抗精神病薬の最適化を行っても症状が続くようなら、試みる価値があります。
ただ、眠気などの副作用に注意は必要です。
なお、パーキンソン病の薬であるL―ドーパの副作用としてのジスキネジアには適用されていないとのこと。
ご家族の方で顔や体が勝手に動いてしまうような症状がある方はいらっしゃいませんか?
「釧路も、もう始まっている2025年問題と歯科医師不足 」
みなさん、「2025年問題」をご存じですか?
これは、団塊の世代が75歳以上となり、日本の高齢者人口が急増することで、医療や介護の負担が大きくなる問題です。
コンビニより多いといわれた歯科医院の数ですが、現在は減少傾向にあります。
特に釧路管内には現在80医院ほどありますが、毎年1~2件の割合で減少しております。
2035年には30数件しか稼働している歯科医院が見込めない状態になります。
この影響は歯科医療にも及び、「歯科医師不足」が懸念されています。
歯科医師が足りなくなるとどのような問題が発生するのでしょうか。
① 治療の待機時間が長くなる
予約が取りにくくなるため治療までの時間が長くなることが予想されます。
※うっかり忘れていて之キャンセルは要注意になってきます。
② 診療の質の低下
歯科医師一人あたりの負担が増えるため診療時間が短縮され、
治療の質が低下する恐れがあります。
③ 予防歯科の重要性が増す
早期の予防が大切になります。歯科医師不足の影響を最小限に抑えるため、
日々の歯磨きや定期的なチェックが不可欠です。
今からできる対策として・・・
※定期的な検診を受ける
虫歯や歯周病は早めに対処すれば、治療回数を減らせます。
※セルフケアを徹底する
毎日の歯磨きやフロスを丁寧にして、歯科医院に行く回数を減らしましょう。
※かかりつけ歯科医を持つ
信頼できる歯科医院を決めて、継続的に診てもらうことが大切です。
これから先、歯科医療の環境は大きく変わるかもしれません。
でも、日々のケアと定期検診を意識すれば、影響を最小限に抑えることができます!
「歯は一生の宝」。
今からできることを始めて、健康な歯を守りましょう!
「えっ!! 歯が原因で命に関わる病気に? 」
歯の病気が直接命に関わる事態に発展するとは、なかなか考えにくいものです。
しかし、歯の病気がそれだけで終わらず、重症感染症や循環器、消化器、呼吸器の疾患などに進み、全身に影響してくる可能性があります。
ケース1 虫歯~うみがたまると危険
虫歯を放置していると、初めは神経が刺激を受けて染みたり、ズキズキ痛んだりします。
さらにそのまま我慢して放っておくと、菌によって神経が死んでしまいます。
歯の中の神経が死んでしまうと神経が入っていた穴は空洞となり、そこを伝って菌がさらに深部に侵入します。
やがて歯根を通り抜けて歯が植わっている骨の中にうみを作ってしまいます。
これが、虫歯が原因で腫れている状態です。
腫れ方もさまざまで、歯茎や顔が腫れている程度で収まっている場合もあれば、顎の下や首や胸の表面まで腫れる場合もあります。
顎や首は喉と近く、喉にある気道(空気の通り道)が炎症を起こしてしまうことがあります。
うみが喉の周囲に及ぶと、気道も腫れてしまい詰まってしまいます。
この状態は非常に危険です。
すぐに腫れを引かせる薬を使用するか、気管を切開して空気を肺に送り込まなければ、数分で息ができなくなり死に至ってしまいます。
首まで腫れる原因として、歯の位置や疲労、菌に対する免疫力が低下する疾患の存在などが考えられます。
実際にあった、虫歯を放置していた方のケースをご紹介します。
初めは痛みがありましたが、次第になくなったため治ったと思い、歯科を受診しなかったようです。
その後、突然倒れて病院に搬送されました。
原因は脳にできたうみでした。
検査の結果、歯の根の細菌が血液を介して脳に飛んだことが分かりました。
ケース2 虫歯~がん
虫歯で歯が欠けた状態のまま放置していると、口腔(こうくう)粘膜を慢性的に傷付け、やがて、がんが発生してしまうこともあります。
ケース3 歯周病~毒素が全身に影響
歯周病とは、不十分な口腔ケアにより残存した歯垢(しこう)によって引き起こされます。
歯垢は菌の塊です。
歯垢が歯肉に残っていると、体は歯周組織を介した体内への菌の侵入を防ぐために 24時間戦います。
歯垢の量が多く十分に除去できていないと、どんどん歯肉の奥へと菌が潜り込んで歯周組織を破壊してしまいます。
その結果、歯茎の炎症が治らず赤くなった状態が続いたり、歯を支えている骨が溶けて歯がぐらついたり、うみが出続けたりします。
炎症によって出てくる毒素が歯肉から入り全身に影響し、さまざまな病気の引き金や、悪化の原因になります。
ケース4 歯周病~循環器系疾患(狭心症・心筋梗塞)
心臓の筋肉を動かす血管が狭くなったりふさがったりして、十分な血液を筋肉に提供できなくなり狭心症や心筋梗塞を発症します。
食生活の乱れや運動不足、過度なストレスなどを抱える生活習慣によって引き起こされるとされています。
歯とは全く関係ないように思えますが、歯周病菌による影響があることが分かってきました。
歯周病菌によって歯茎が腫れることはご存じだと思います。
歯茎にも血管があるので、腫れた歯茎から容易に歯周病菌が血管内に侵入します。
それが全身を巡ります。
菌はずっと生きているのではなく、体が菌を攻撃し排除します。
ただ、菌が壊れても毒素は残り、体に悪影響を与えます。
歯周病が進行して歯周病菌が増えると、菌の毒素が動脈硬化を誘導し、血管内にプラーク(沈着物)ができ、血管が細くなってしまいます。
細くなった血管の血流が悪くなって詰まったり、プラークがはがれて血の塊と一緒になって他の血管を詰まらせたりします。
ケース5 歯周病~脳血管疾患(脳梗塞)
歯周病になると、脳の血管も同様に詰まりやすくなります。
歯周病ではない人の約 3倍、脳梗塞になりやすいと言われています。
ケース6 歯周病~糖尿病
糖尿病と歯周病は非常に密接な関係にあると言われています。
歯周病菌の毒素の影響の一つとして、血液内の糖の取り込みを邪魔する作用が分かっています。
これにより血液内の糖が増え、糖尿病をさらに悪くしてしまいます。
また、糖尿病があると菌に対する抵抗力や組織修復力の低下が起こり、歯周病も悪化してしまいます。
逆に、糖尿病であっても歯周病の治療やメンテナンスを欠かさずしていれば、どちらの病気も改善する見込みがあると言えるでしょう。
ケース7 誤嚥(ごえん)性肺炎
誤嚥性肺炎は、誤って気管に入った唾液中の菌などが肺に届いて感染する病気です。
経管栄養などで口から食物を取らない方でも、加齢により口腔内の自浄作用が働かなくなった結果、口腔内細菌が増殖して誤嚥性肺炎が起こります。
特に高齢者は、唾液を誤嚥したときに外に出そうとせき込む咳嗽(がいそう)反射が低下しているため容易に肺炎になってしまいます。
誤嚥性肺炎の多くは口腔内細菌による感染であることが分かっています。
※歯は体の一部
ここに挙げたことがすべてではありません。
歯と全身の病気にあまり関連性がなさそうなイメージをお持ちの方が多いかもしれません。
しかし、歯は体の一部であることに変わりありません。
その影響で致命的な疾患につながることもご理解いただけたのではないでしょうか。
痛くないからといって虫歯や歯周病を放置せず、歯科医から治療と適切な口腔ケアの指導、定期的なメンテナンスを受けていただきたいと思います。
「骨粗鬆症と歯科治療(歯科口腔外科) 」
骨粗鬆症とは、骨が弱くなり骨折しやすくなる病気です。
原因として、加齢による女性ホルモンの減少や過度なダイエットが関わっていると考えられています。
性差では女性に多く見られます。女性ホルモンの一種であるエストロゲンが骨の吸収(溶けること)の抑制に関与しており、閉経後にその分泌が低下した影響で発症することが多い疾患です。
骨粗鬆症と歯科口腔外科の領域では、顎がもろくなって骨折しやすくなることより、もろくなって歯周病が進みやすくなる方が問題です。
また、抜歯した後に顎の骨の活性が低下して治癒不全(骨が露出して細菌に感染した状態)となる可能性もあります。
そこで、閉経後の女性は特に歯科医による定期的なメンテナンスが大切になります。
◇骨吸収抑制薬がリモデリング抑制
全身の骨はずっと同じではなく、常に古い骨を壊して新しい骨を作る入れ替え作業をしています。
これを骨の「リモデリング」と言います。
古い骨を壊すのは破骨細胞、新しい骨を作るのは骨芽細胞です。
エストロゲンの減少で元気になった破骨細胞の邪魔をして、骨が溶けることにブレーキをかけるのが骨吸収抑制薬(ビスホスホネート製剤、デノスマブ、ロモソズマブなど)です。
骨吸収抑制薬は非常に効果的で、骨密度を増加させて骨を硬くします。
破骨細胞をおとなしくさせるので、リモデリングも抑制されます。
そのため細胞の寿命を迎えるまでは骨量を維持できます。
ただ、リモデリングが抑制されてしまうため骨の新陳代謝は変化してしまいます。
◇薬剤関連性顎骨壊死の治療
歯は歯茎を貫通して顎の骨の中に直接植えられています。
この状態は全身の他の骨に見られない特殊な環境です。
口腔内には800種類以上の常在菌が存在し、歯から起こる感染症のほとんどが常在菌によると言われています。
細菌は▽抜歯後の傷口▽顎骨と歯の隙間の歯周病にかかった部分▽虫歯を放置して神経が死んだ歯の内部――から顎骨内に入る場合があります。
こうなると、骨吸収抑制薬によってリモデリングが変化した骨側は抵抗できず、壊死してやがて骨は腐り始めてしまいます。
骨吸収抑制薬などに関連して起こる薬剤関連性顎骨壊死(MRONJ)は、骨粗しょう症の大きな問題の一つと言ってよいでしょう。注意が必要です。
基本的には壊死骨を取り除くことが薬剤関連性顎骨壊死の治療になります。
まず、保存的治療(抗菌薬の全身局所投与、洗浄)に入り、必要に応じて外科的に壊死骨除去手術をします。
骨壊死の波及が広範囲であれば、壊死骨の除去、周辺骨の切除、区域切除(顎の骨を部分的に切り落とす手術)にまで及ぶ場合もあります。
骨吸収抑制薬による顎骨壊死の発生率頻度は経口薬で1万人に1~2人、注射薬で100人に1人程度ですが、抜歯した患者では頻度がさらに上昇します。
発症してしまうと難治性で苦しまれる方も少なくありません。
これらの薬剤は、骨骨粗鬆症だけではなくがんの治療にも使用されています。
非常に優秀な薬であり、使用すれば大きな効果を期待できますが、このような副作用も存在します。
ただ、海外ではこれらの薬剤を使っているにもかかわらず、日本よりMRONJが少ないという報告もあります。
◇定期的な歯科メンテナンスを
海外で発生が少ないのは、歯科がどのタイミングで関わっているかということも大きな要因のようです。
虫歯を放置せず、歯周病についても適切なケアを施し、なおかつ定期的な歯科メンテナンスを欠かさないという習慣付けができていれば、虫歯や歯周病からの感染リスクを大きく減少させることができます。
骨粗鬆症だったり骨吸収抑制薬を服用していたりしたとしても、問題が起きにくいと考えます。
骨粗鬆症と診断された時点や閉経する年齢になる前からかかりつけ歯科を決め、定期的に口腔ケアをしてもらうことは、骨粗鬆症のみならずさまざまな疾病リスクの軽減に大きく役立つことでしょう。
骨吸収抑制薬を使用するときは必ず担当医から副作用に関する説明があると思います。
非常に効果的な薬であり、全身の骨折リスクを軽減することができますので、むやみに恐れることなくぜひ担当医とよく相談して使ってください。
前回の歯科医受診から1年以上空いていれば、これを機に、かかりつけもしくは近隣の歯科医を訪れ、虫歯、歯周病の治療と3カ月~半年に一度の定期メンテナンスを習慣化していただくことを切に願います。
また、現在は歯の治療や抜歯に際して、骨吸収抑制薬の休薬によるリスク回避の根拠は確立していません。
既に薬を使用されている方は、くれぐれも歯科医の診断を受けずに自己の判断だけで休薬はしないようにお願いいたします。
「歯ブラシの使用期間 」
長い間、同じ歯ブラシを使って歯を磨くことは、口腔内の健康を損なうことにもつながる??
「少なくとも 1日 2回は歯を磨きましょう」と、よく言われますが、これには誰もが同意するでしょう。
だが、「どんなブラシでも良い」わけではないのです。
1日の歯磨き回数をきちんと守っている人には、もう一つ覚えておいてもらいたいことがあります。
歯を磨く道具、すなわち歯ブラシの清潔さです。
歯ブラシは電動のものであれ何であれ、大人も子どもも1ヶ月ごとに交換する必要があるという。
1ヶ月を超えてしまうと、歯ブラシの効果は薄れ、衛生状態も怪しくなります。
私たちはお口の中のたくさんの菌を、小さな歯ブラシで毎日落としています。
いくら洗って乾燥させたとしてもブラシの毛束の根元には菌が繁殖してきます。
また、毛が開いたり、コシがなくなったものは清掃能力が落ちるだけではなく、歯や歯茎を傷つける恐れがあります。
使用するブラシの毛の硬さや歯磨きの方法によりどのくらいで毛が開いてくるかも変わってきます。
ブラシの背中側から見て毛がはみ出ているようであれば交換、はみ出ていなくても 1ヶ月経ったら交換するようにしましょう!
物持ちが良いというのは良いことですが、歯ブラシに限っては当てはまりません。
しっかりと虫歯予防をするために、道具の管理もしっかりと行っていきましょう。
・細菌と虫歯・
歯磨きの回数が十分でないことによるリスクはもちろんありますが、同時に、歯磨きの質の問題も存在します。
微生物学の研究者であり、マルセイユ公立総合病院修復歯科学課の責任者、エロディ・テレール氏は、「歯磨きには、歯磨き粉による化学的な作用と、ブラッシングするという力学的な作用がある」と説明しています。
歯ブラシが磨耗してしまうことで、歯を磨くという本来の機能が失われ、歯石や歯垢がきちんと除去されなくなり、細菌が増殖し、虫歯の発生を促すことになります。
こうした状況を避けるためには、推奨される 1ヶ月の期間を過ぎていなくても、ナイロンの毛先が広がってきたり、ブラシの摩耗に気がついたら、迷わずすぐに歯ブラシを交換すべきです。
古いブラシはきちんとブラッシングできないだけでなく、歯茎を傷つける可能性もあります。
「単なる出血だけでなく、粘膜の層の剥離のような深刻なケースもあります」と警告しています。
・歯ブラシの手入れ・
歯ブラシは定期的に交換するだけでなく、すぐにブラシが傷んでしまうことを防ぐためには、ブラシの手入れも必要です。
まずは、毎回の歯磨きの後には、お湯でしっかりと数秒間すすぐこと。
気になる人は、市販されている歯ブラシ専用の除菌剤を使っても良いです。
ブラシを長時間濡れたままにしておくと、細菌が増殖してしまいます。
そのため、使用後は極力、すぐに容器には入れずにきちんと乾かしましょう。
「子供の顎関節症 」
~生活習慣やストレスに起因する?~
顎関節は顎を動かすための関節で、耳のすぐ前にあります。
ここに炎症が起こって痛みが出たり、顎を動かすときに音がしたりするのが顎関節症です。
成人ではよく見られるます、小児にも表れることがあり、いくつもの要因が重なって発症するとわれています。
◇「症状は音だけ」が多い
顎関節では、下顎にある下顎頭(かがくとう)という丸い部分が、耳の周囲の骨(側頭骨)にある下顎窩(かがくか)というくぼんだ部分で回転しながら前方へ移動することで、口を開閉できるようになっています。
下顎頭と下顎窩の間には関節円板という組織があり、クッションの役目を果たしています。
顎関節症になると、顎を動かすときにカクッと音がする、口を開けようとすると顎が痛い、口を大きく開けられないなどの症状が出ます。
いくつかのタイプがありますが、小児で一番多いのは、音だけがして痛みを伴わないタイプです。
音の原因は、関節円板がもともとの場所から前方にずれていて、口を開けるときに下顎頭が引っ掛かるためです。
関節の柔軟性、姿勢や生活習慣、食べ物など、複数の要因が影響しているといわれています。
◇生活習慣の見直しを
小学校5~6年生を対象に行った調査では、チューインガムをかむ、頬づえをつく、高さのある枕や硬い枕を使用している、合唱など口を大きく開ける動作をする、管楽器を吹く―などの行動を取る児童で、顎関節症の症状を訴える割合が高かったようです。
他に、悪い姿勢やストレス、安静時に上下の歯を接触させる癖なども、症状の出現要因になります。
逆に言えば、これらの行動を避けるように注意することが、症状の改善や予防になります。
治療は歯科を受診する。
症状が音だけで痛みや開口障害がなければ、生活習慣の指導を受けて経過観察となります。
ただし、小児の顎関節症は再発しやすいので、リスクのある行動を継続して避けるセルフケアが必要です。
なお、就寝中に装着するマウスピースは、顎の成長期でもあるので慎重な使用が望まれます。
※子どもは音が鳴るのを面白がって、わざと口を開け閉めする場合があります。
症状を悪化させてしまうので、させないようにしましょう。
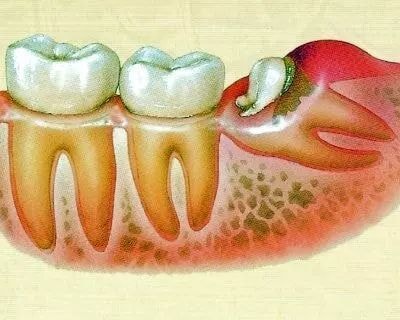
「親知らず、抜く?抜かない? 」
■抜くべき「親知らず」とは ?
上下左右の一番奥に生えてくる歯「親知らず」。これを抜いた方がいいのは、どんなときなのでしょうか。
1.痛みや腫れがある
親知らずが虫歯になり、痛みや腫れを起こしている場合は抜いた方が良いかもしれません。
親知らずの位置が治療しにくい場合は、再発の可能性があるため抜く選択になることがあります。
2.斜めや横向きに生えている
親知らずが横向きや斜めに生え、隣の歯に圧力をかけたり、歯茎に隙間を作ったりしている場合は虫歯や歯周病の原因になるため抜いた方がよいかもしれません。
3.歯茎から出ている
親知らずが半分だけ歯茎から出ている場合も、歯茎に食べ物や細菌がたまりやすくなり、炎症を引き起こす可能性があります。
この場合も抜く選択が考えられます。
4.かみ合わせに影響を与えている
親知らずが噛み合わせに影響を与えている場合は、顎 (がく )関節症や頭痛などの原因になってしまうため、抜くことも。
また、矯正治療で抜く場合もあります。
■反対に抜く必要がないのはどんなときなのでしょうか。
1.きれいに生えている
親知らずがまっすぐきれいに生えていて、歯磨きができる場合は虫歯のリスクも低いため、かみ合わせも良好であれば抜く必要はありません。
2.かみ合わせとして役に立っている
上下の親知らず同士が、しっかりかみ合わせとして役に立っている場合も抜く必要はありません。
このような場合は、奥歯として機能していますのでそのままでも良いでしょう。
3.完全に骨の中に埋まっている
親知らずが完全に骨の中に埋まっていて、今後も問題が起こる可能性が低い場合。
このような場合は、わざわざ抜歯しようとすると、抜歯するリスクの方が大きい可能性があります。
4.移植として利用できる
最後は、親知らずを移植として利用できる場合です。
まれではありますが、このような場合は、他の歯を失った際に親知らずを活用することができます。
■親知らずを抜く適齢期
~親知らずを抜くのに適齢期はあるのでしょうか ?~
親知らずを抜く適齢期は「 20代前半」だと言われています。
この時期は親知らずが生え始めてから根っこが成長しきるまでの間で、骨もやわらかいため、比較的抜きやすいと言えるでしょう。
健康な場合は麻酔も効きやすく、治癒も早いので体への影響も少ないです。
一方で、高齢になると、親知らずの根っこもしっかりあるのに加え、周りの骨も硬くなり、抜歯が困難になる場合があります。
また、それまで抜くべき親知らずを放置していると、虫歯や歯周病になって痛みが出てからの治療となることが少なくありません。
さらに抜歯後の傷の治りが遅くなったり、感染症や出血のリスクが高くなったりする可能性も。
そのほか、全身疾患を持ったり、体調コントロールが若い時よりも難しくなったりします。
ですので、抜いた方がよい親知らずがある場合は早めに抜歯を検討しましょう。
■親知らずを抜かない方がいい時期
親知らずは、「妊娠出産に関わる時期」「免疫力が低下している時期」には抜かない方がよいでしょう。
親知らずの痛みなど炎症が強い場合は麻酔が効きにくくなるため、一度薬で落ち着かせてから抜歯を行います。
ですが、女性の場合は妊娠出産に関わる時期に親知らずに痛みが出ると、麻酔薬や薬など治療に制限が出ます。
そのため、親知らずの治療や抜歯が難しくなります。
またホルモンバランスが崩れ、腫れやすくなったり、口腔内環境が悪くなったりするので、抜くべき親知らずがある場合は、早めの抜歯をおすすめします。加えて、授乳中も同じく抜かない方がよいでしょう。
ほかにも病気や手術で免疫力が低下している場合や、全身疾患とのコントロールがうまくいかない場合も抜歯後の感染症や出血のリスクが高まりますので抜くのを避けます。
このような場合は主治医とも相談して抜歯を検討するため、大学病院で親知らずの抜歯を行う場合があるでしょう。
| 所在地 | 〒085-0048 釧路市駒場町1番2号 |
|---|---|
| 電話番号 | ☎:0154-31-7373 📠:0154-31-7374(FAX) |
| バスでお越しの方 | 釧路バス55番線乗車/若草8番地バス停下車 |
| 車で起こしの方 | 医院前駐車場をご利用ください。 |
| お支払いについて | 自費診療(保険外診療)に限り、クレジットカード払いが可能です。 |
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 09:30〜13:00 | ● | ● | ● | - | ● | ● | - |
| 14:30〜17:00 | - | - | - | - | - | ● | - |
| 14:30〜18:00 | ● | ● | ● | - | ● | - | - |
休診日:木曜、日曜、祝日
お昼休み:13時~14時30分
| 所在地 | 〒085-0048 釧路市駒場町1番2号 |
|---|---|
| 電話番号 | ☎:0154-31-7373 📠:0154-31-7374(FAX) |
| バスでお越しの方 | 釧路バス55番線乗車/若草8番地バス停下車 |
| 車で起こしの方 | 医院前駐車場をご利用ください。 |
| お支払いについて | 自費診療(保険外診療)に限り、クレジットカード払いが可能です。 |
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 09:30〜13:00 | ● | ● | ● | - | ● | ● | - |
| 14:30〜17:00 | - | - | - | - | - | ● | - |
| 14:30〜18:00 | ● | ● | ● | - | ● | - | - |
休診日:木曜、日曜、祝日 /
お昼休み:13時~14時30分

















